Pemilihan Terapi yang Tepat Bagi Penderita CAP (Community Acquired Pneumonia) Berat
CAP (Community Acquired Pneumonia) didefinisikan sebagai suatu penyakit pneumonia yang dimulai di luar rumah sakit atau didiagnosa dalam 48 jam setelah masuk rumah sakit pada pasien yang tak tinggal dalam fasilitas perawatan jangka panjang selama 14 hari atau lebih sebelum onset gejala (Tierney dkk, 2002). Diketahui berbagai patogen yang cenderung dijumpai pada faktor resiko tertentu misalnya H.influenza pada pasien perokok, patogen atipikal pada pasien lansia, gram negatif pada pasien dari rumah jompo. Patogen pneumonia komunitas rawat inap diluar ICU 20-70% tidak diketahui penyebabnya. S. Pneumoniae dijumpai pada 20-60%, H. Influenzae dijumpai sekitar 3-10%. Patogen pada pneumonia komunitas di ICU sebanyak 10%, 50-60% tidak diketahui penyebabnya, sekitar 33% disebabkan S. pneumoniae.
Pneumonia komuniti yang berat dapat diartikan sebagai pneumonia yang perlu perawatan di ICU, karena pneumonia berat dapat mengancam kehidupan. Berdasarkan modifikasi kriteria pneumonia berat menurut ATS dibagi menjadi kriteria minor dan kriteria mayor.
CAP (Community Acquired Pneumonia) didefinisikan sebagai suatu penyakit pneumonia yang dimulai di luar rumah sakit atau didiagnosa dalam 48 jam setelah masuk rumah sakit pada pasien yang tak tinggal dalam fasilitas perawatan jangka panjang selama 14 hari atau lebih sebelum onset gejala (Tierney dkk, 2002). Diketahui berbagai patogen yang cenderung dijumpai pada faktor resiko tertentu misalnya H.influenza pada pasien perokok, patogen atipikal pada pasien lansia, gram negatif pada pasien dari rumah jompo. Patogen pneumonia komunitas rawat inap diluar ICU 20-70% tidak diketahui penyebabnya. S. Pneumoniae dijumpai pada 20-60%, H. Influenzae dijumpai sekitar 3-10%. Patogen pada pneumonia komunitas di ICU sebanyak 10%, 50-60% tidak diketahui penyebabnya, sekitar 33% disebabkan S. pneumoniae.
Pneumonia komuniti yang berat dapat diartikan sebagai pneumonia yang perlu perawatan di ICU, karena pneumonia berat dapat mengancam kehidupan. Berdasarkan modifikasi kriteria pneumonia berat menurut ATS dibagi menjadi kriteria minor dan kriteria mayor.
- Kriteria minor (data dasar ketika penderita datang) :
Frekuensi napas > 30/menit
PaO2/FiO2 kurang dari 250 mmHg
Gambaran rontgen paru menunjukkan kelainan bilateral
Gambaran rontgen paru melibatkan > 2 lobus
Tekanan sistolik < 90 mmHg
Tekanan diastolik < 60 mmHgKriteria mayor (data yang ditemukan pada waktu masuk atau pada pengamatan selanjutnya)
- Membutuhkan ventilasi mekanik
- Infiltrat bertambah > 50%
- Membutuhkan vasopressor > 4 jam (septik shok)
- Serum kreatin > 2 mg/dl atau peningkatan > 2 mg/dl, pada penderita riwayat penyakit ginjal atau gagal ginjal yang membutuhkan dialisis
- Penderita yang memerlukan perawatan ICU adalah penderita yang mempunyai paling sedikit 2 dari 3 gejala minor atau 1dari 2 gejala mayor.
- Pembahasan
Proses infeksi dimana patogen tersebut masuk ke saluran nafas bagian bawah setelah dapat melewati mekanisme pertahanan inang berupa daya tahan mekanik ( epitel,cilia, dan mukosa), pertahanan humoral (antibodi dan komplemen) dan seluler (leukosit, makrofag, limfosit dan sitokinin).Kemudian infeksi menyebabkan peradangan membran paru ( bagian dari sawar-udara alveoli) sehingga cairan plasma dan sel darah merah dari kapiler masuk. Hal ini menyebabkan rasio ventilasi perfusi menurun, saturasi oksigen menurun.11 Pada pemeriksaan dapat diketahui bahwa paru-paru akan dipenuhi sel radang dan cairan , dimana sebenarnya merupakan reaksi tubuh untuk membunuh patogen, akan tetapi dengan adanya dahak dan fungsi paru menurun akan mengakibatkan kesulitan bernafas12, dapat terjadi sianosis, asidosis respiratorik dan kematian.
Klasifikasi keparahan dari CAP menetukan terapi yang akan digunakan. Menurut guidline ATS ada beberapa terapiantibiotik yang direkomendasikan sebagai terapi CAP. Tujuan terapi CAP adalah menurunkan progresivitas infeksi sehingga meningkatkan kualitas hidup pasien.
Dalam makalah ini membahas perbandingan efektifitas terapi antibiotik monoterapi dan kombinasi dalam terapi CAP. Antibiotik yang digunakan ialah β-Laktam-Makrolid, Monoterapi Fluoroquinolon, β–Lactam,β–Lactam-Fluoroquinolon,Makrolid. membandingkan kombinasi β-Laktam – makrolid, monoterapi β-Laktamdan monoterapi quinolon (levofloksasin, gatifloksasin, moxifloksasin, atau gemifloksasin).Berdasarkan mortalitasnya, pada penggunaan kombinasi sefalosporin generasi kedua dan makrolid menunjukkan tingkat mortalitas yang lebih rendah yaitu 19,8 %, sedangkan pada monoterapi fluoroquinolon sebesar 22,8% dan monoterapi sefalosporin sebesar 34,7 %.
Penggunaan kombinasi sefalosporin generasi ketiga dengan makrolid menunjukkan tingkat mortalitas yang lebih rendah daripada monoterapi sefalosporin generasi ketiga yaitu sebesar 0,9 %, sedangkan monoterapi sefalosporin sebesar 3,1 %. Pada hari ke 14 rawat inap, penggunaan kombinasi β-Laktamdan makrolid pada CAP parah menunjukkan tingkat mortalitas yang lebih rendah daripada monoterapi floroquinolon yaitu sebesar 8,2 % sedangkan monoterapi floroquinolon sebesar 26,8 % hal yang sama juga ditunjukkan pada hari ke 30 rawat inap dimana tingkat mortalitas terapi kombinasi lebih rendah daripada monoterapi floroquinolon yaitu sebesar 18,4 % sedangkan monoterapi floroquinolon sebesar 36,6%.
Penggunaan kombinasi makrolid dan β-Laktampada pasien CAP yang dirawat di ICU menunjukkan tingkat mortalitas yang lebih rendah daripada pemberian kombinasi floroquinolon dan β-Laktamyaitu sebesar 26,1 % sedangkan kombinasi floroquinolon dan β-Laktamsebesar 46,3 %
(Gambar 1)
Menurut Lodise et al (2007), pada pasien CAP parah dilihat tingkat mortalitas pada hari ke 14 dan 30 menunjukan bahwa pada penggunaan kombinasi β-Laktam –makrolid memiliki tingkat mortalitas yang lebih rendah secara signifikan bila dibandingkan dengan monoterapi fluoroquinolon. Penggunaan kombinasi β-Laktam dan makrolid juga menunjukkan frekuensi syok yang lebih rendah dibandingkan dengan pasien yang menerima aminoglikosida.
Pada penelitian Niederman (2005), penggunaan monoterapi fuoroquinolon pada pasien CAP parah membutuhkan dosis yang lebih tinggi dibanding pada indikasi lain. Monoterapi fluorokuinolon efektif pada pasien yang resisten terhadap obat sefalosforindengan komplikasi infeksi meningeal.
Selain tingkat mortalitas untuk melihat efektifitas terapi juga dilihat terhadap lama tinggal di rumah sakit. Pada penelitian Martinez (2015), pada kelompok yang mendapatkan monoterapi sefalosforin generasi ketiga dan monoterapi makrolida menunjukan tidak ada perbedaan yang signifikan terhadap lama waktu tinggal di rumah sakit ( 5.2±2.8 vs 5.2 ±4.3 hari).
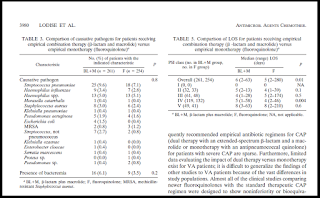
(Gambar 2)
Menurut Lodise et al (2007), penggunaan terapi kombinasi dan monoterapi tidak memberikan efek yang siginifikan terhadap lama waktu tinggal di rumah sakit pada pasien CAP. Dapat dilihat pada tabel bahwa pada pasien kategori PSI V menunjukan tidak ada perbedaan yang siginifikan.
Untuk perbandingan efektifitas antibiotik golongan β-Laktam pada sefalosforin -generasi kedua-makrolida dan sefalosforin generasi ketiga-makrolida, menunjukan bahwa lebih efektif pada kombinasi terapi sefalosforin generasi kedua-makrolid bila dibandingkan dengan generasi ketiga. Hal ini berdasarkan tingkat mortalitas, pada sefalosforin generasi kedua tingkat mortalitas sebesar 19,8% sedangkan generasi ketiga sebesar 28,6% . Namun dibeberapa penelitian menunjukan tidak ada perbedaan yang signifikan diantara kedua golongan tersebut. Diperlukan adanya study tentang efektifitas diantar dua generasi tersebut bila dilihat dari tingkat resistennya.
Selain efektifitas kita juga melihat dari keamanaan dua kelompok terapi yaitu monoterapi dan kombinasi, seperti takikardia tidak ada perbedaan yang signifikan baik pada pasien yang menerima monoterapi maupun kombinasi. Dapat disimpulkan bahwa terapi CAP parah yang dirawat di rumah sakit yang paling tepat adalah β-Laktam- makrolid. β-Laktam yang digunakan merupakan sefalosforin generasi kedua sepeti cefuroxime.
Kombinasi β-Laktam-makrolid lebih baik dibandingkan dengan kombinasi lain karena makrolid memiliki efek imunomodulator. Makrolida memiliki sifat imunomodulator yang dapat berkontribusi pada keunggulan terapi kombinasi. Beberapa penelitian menunjukkan bahwa makrolid mengurangi respon proinflamasi rangsangan infeksius, termasuk sitokin utama (seperti interleukin - 1 , tumor necrosis factor alpha , interleukin-6 , dan interleukin - 8 ). Modulasi respon imun dapat meningkatkan hasil pasien dengan mengurangi proinflamasi komplikasi sepsis seperti disfungsi organ sekunder. Respon imunomodulator ditimbulkan oleh makrolid tidak menyeluruh, dan makrolida memiliki efek minimal untuk gamma interferon, sebuah sitokin kunci dalam restorasi fungsi kekebalan setelah sepsis yang disebabkan immunoparalysis. Berbeda dengan floroquinolon, fluoroquinolon memiliki efek imunosupresif lebih global, termasuk penurunan yang signifikan dari interferon gamma.
Pemilihan terapi kombinasi lebih direkomendasikan dilihat dari faktor – faktor pemilihan kombinasi terapi daripada monoterapi pada pasien CAP berat sebagai berikut :
- Kombinasi terapi memiliki cakupan yang lebih baik pada mikroorganisme atipikal termasuk Chlamydia pneumonia dan Mycoplasma pneumonia
- Terapi kombinasi memiliki mekanisme kerja di dua lokasi yang berbeda dalam bakteri: penghambatan sintesis dinding sel oleh β-laktam, dan penghambatan sintesis protein oleh makrolida. Makrolid juga telah terbukti memiliki efek antiinflamasi yang sangat efektif. dengan mengurangi pelepasan interleukin-8 dan tumor necrosis factor-a. Selain itu, makrolid menghambat sintesis protein, berpotensi menurunkan produksi faktor virulensi.
- Kesimpulan
semoga bermanfaat dan terima kasih telah membaca, wassalamualaikum.wr.wb



0 komentar :
Post a Comment
Terima kasih telah berkunjung di blog ini silahkan berkomentar..!!!